新型コロナウイルスの第1波、第2波では日本の医療が抱える非効率や目詰まり、もろさが露呈した。インフルエンザも含めた冬の流行期が迫る中、医療提供体制の再構築とコロナ対応の戦略転換が急務だ。
■病床・人員 広域連携で補う、通常診療に影響どう回避

ひとたび流行が拡大すると病床や軽症者療養施設が不足し、医療スタッフに過度な負担がかかる。手術の延期や外来縮小などで他の患者にも影響が出る。通常なら助かる命が失われる「医療崩壊」の危険がある。
医療が逼迫した際、近隣地域に患者を搬送したり、応援人員をもらったりする広域連携が不可欠だ。自治体同士で協定を結ぶケースもあるが、地元の医療資源を他地域に提供することに慎重論もあり、連携を機能させるには課題も多い。
厚生労働省が発表している週ごとの都道府県別の病床利用率の推移を、色の濃淡で視覚化する「ヒートマップ」で分析すると、6月中旬から7月上旬にかけて一度は収束した流行が、7月中旬以降、再び悪化していった様子が浮かび上がる。8月以降も感染者の急増で病床が逼迫する地域が相次ぐ一方、その周辺地域では病床などに余裕を残しているケースもある。
新型コロナウイルスは繁華街や病院、介護施設などで数十人規模の大規模なクラスター(感染者集団)が発生すると、一気に病床を逼迫させる。ただ全国一律に流行するのではなく、局地的な流行でとどまることも多い。第1波、第2波で判明したこのウイルスの特性を踏まえると、広域連携の重要性が理解しやすい。
2月に横浜港で集団感染が発覚したクルーズ船「ダイヤモンド・プリンセス」では短期間に700人を超える感染者が発生し、東北や関西まで患者を広域搬送した前例もある。地震などの災害時を想定した災害派遣医療チーム(DMAT)も調整に当たった。
島根県は8月、山口県との間で患者やPCR検査を相互に受け入れることで合意したほか、鳥取県とも保健師派遣や入院患者の相互受け入れなどの協力関係を築いた。「離島を抱え、都市部に比べれば医療体制が脆弱」(島根県の担当者)なことが背景にある。福島、茨城、栃木、群馬、新潟の5県もマスクや医療用ガウンなどが不足した場合、互いに融通し合うことで合意している。
全国知事会は8月、医療体制が逼迫した沖縄県に15道県から34人の看護師を派遣し、約2週間活動した。対策にあたった感染症専門医、県立中部病院の高山義浩医師は「県を超えた広域連携で支えあうことは有効な戦略」と強調する。
ただ「県内で手いっぱいだと断られたところもある」(全国知事会の担当者)といい、貴重な医療資源を他地域に提供することに慎重な自治体もある。関西広域連合や中国地方知事会も3~4月、病床の融通を協議する枠組みをつくったが、実際に病床を融通するには至っていない。
病床の拡充にもさらなる工夫が求められる。昭和大病院(東京・品川)は2月以降、感染者の受け入れを続けている。集中治療室(ICU)を新型コロナ重症者に提供した結果、手術を一時50%も減らした。手術後に使えるICU病床が減ったためだ。病院の収入も月1~3割減った。
7月には東京都からコロナ病床を従来の20床から40床に増やすよう要請され、手術制限や医療スタッフのシフト変更などの手続きで増床に数週間を要した。相良博典院長は「新型コロナ患者の受け入れは、他の病気の診療に影響する難しさがある」と強調する。
同病院は1つのフロア全体を「コロナ専用病棟」として運用しており、冬の流行期には専用病棟をさらに増やすことも検討する。受け入れ病床は2倍にできる見込みだ。
軽症者向けの宿泊療養施設を巡っても、東京都は第1波で確保したホテルとの契約が7月末に途切れ、第2波の初期に不足する事態を招いた。10月末に再び一部ホテルが契約満了を迎える予定。増減が激しい新型コロナの医療需要にどう対応するかも難しい課題だ。
■検査体制 地域間の格差30倍、拠点分散に遅れ
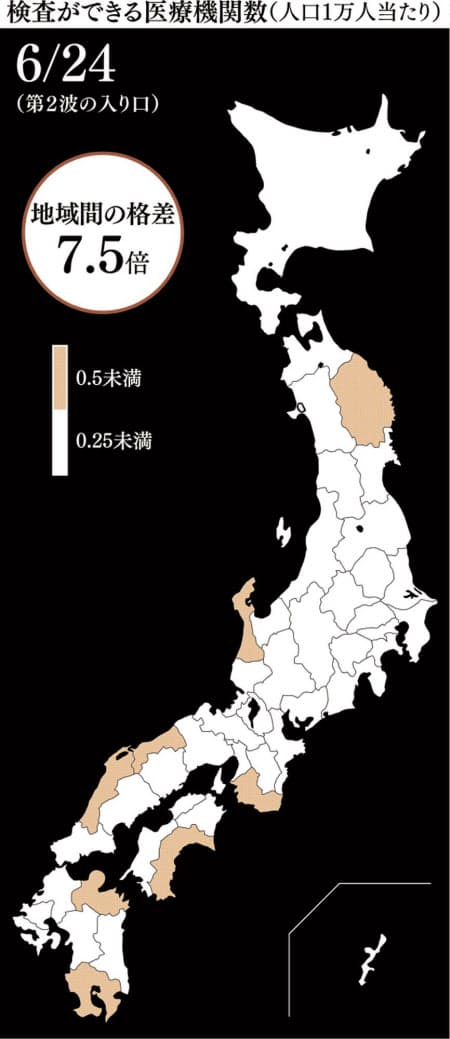
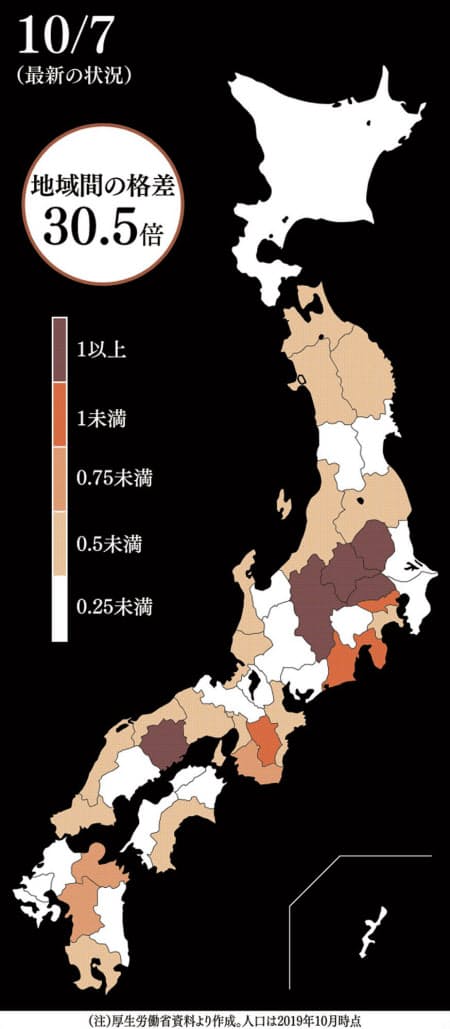
第1波、第2波では検査能力の不足から必要な検査が受けられない患者が相次いだ。冬の流行期に対応するため、国は検査できる医療機関を大病院などに集約してきた従来方針を見直し、近所の開業医などで検査できるようにする。検査拠点を分散型にする戦略転換だが、対応が遅れている自治体も多い。
厚生労働省によると、10月7日時点で自治体から報告があった検査を受けられる医療機関数は全国6099カ所。第1波がほぼ収束した6月24日時点の2095カ所と比べるとほぼ3倍に増えた。人口1万人当たりで分析すると、都道府県の間で約30倍の地域差があり、差は拡大傾向にある。
最も少ない愛知県は1万人当たり0.09カ所、最も多い群馬県は同2.86カ所だった。愛知県の担当者は「これまでは大病院などに検査機能を集約してきた。近所のかかりつけ医で検査を受けられる体制を10月末までに整えられるよう作業している」と説明する。
沖縄県は8月初旬でPCR検査を1日480件即日処理できる体制を敷いた。だが那覇市の繁華街を中心に流行が一気に広がると検査対象も急増し、検査結果の判明が翌日以降にずれ込むようになった。県は感染者との接触歴のない人や65歳未満で無症状の人への検査推奨をやめ、対象を絞り込んだ。
東京都の第2波も繁華街である歌舞伎町周辺での感染拡大が引き金となった。都や新宿区などは繁華街にPCR検査センターを設け、飲食店従業員らの集中的な検査を行った。それでも感染を抑えきれず、徐々に家庭内や中高年にも広がる結果となった。
流行の芽を早期につかみ、抑え込むには、感染が疑われる人やクラスターが発生している地域に対し、徹底した検査を行う。これが第1波、第2波の教訓だ。感染対策と経済活動の両立には飲食店など業種を限定して営業制限を求めることはありえても、ロックダウン(都市封鎖)のような広範な経済活動の制限はできない。
早期に戦略転換に乗り出したのは東京都医師会だ。7月末に「人口1万人当たり1カ所」との目標を掲げ、開業医らに協力を呼びかけた。おおよそ公立中学の学区内に1カ所ずつ整備するイメージだ。
待合室で発熱患者とほかの一般患者が一緒にならない工夫も必要だ。小さなクリニックは発熱患者専用の診察時間を設けるなどの対応を求めた。都医師会の集計では10月9日時点で目標を超える約1940カ所の検査体制が整ったという。
都内ではインフルエンザのピーク時、1日6万5千件超の検査が必要と試算される。現在のコロナ検査の10倍以上で、都医師会の角田徹副会長は「(検査拠点は)現状でもまだ足りない」と一層の拡大を目指す。
大阪府は来年1月までに1日2万件の検査能力を目標に掲げる。実現には開業医らの協力が不可欠だ。現状で検査できる医療機関は1万人当たり0.28カ所にとどまる。「新型コロナを診ると、医師や看護師が感染するリスクもある」と慎重な医師も少なくない。感染した場合の補償などを求める声もある。
分散型検査への転換でドライブスルー方式などの集約型検査所を閉鎖する動きもある。名古屋市は5月下旬に始めた同方式を9月末で打ち切った。最大1日36件の検査をこなしたが、連日医師を派遣するなどの負担もあった。最近は1日10件未満に減っており、同市は「身近なかかりつけ医で検査できるように移行する」と説明する。
インフルエンザやほかの感染症が同時流行した場合、発熱症状のある患者をどこが受け入れているのか分からなければ、患者は困ってしまう。検査を受けられる医療機関の一覧の公表も課題だ。現状では公表を決めている自治体は多くない。医療現場でも風評被害や検査の殺到を懸念する声もあるためだ。
この記事で使用したエクセルデータはこちら
この記事で使用したCSVデータはこちら
■保健所、デジタル化進まず 福岡など相談外部委託も
第1波では感染症対策の最前線である保健所の業務が逼迫した。冬に備えて業務の分散で負担を減らす必要があるが、切り札とされるデジタル化が進まない。国の新システムの使い勝手が悪いとの声が相次ぐ。
医療機関は感染者の氏名や症状を記した「発生届」の提出が感染症法で義務づけられている。これまでは医療機関から手書きのファクスを保健所に送り、保健所が記入漏れの有無などを確認して既存のシステムに入力し、国に報告する流れになっていた。だが保健所側の負担が重く、複数の仕事に同時に追われるコロナ禍で手が回らなくなった。
様々な感染症を想定した既存のシステムでは症状の変化などを追えない。コロナ禍ではファクスが通信中のことも多いため各機関間の情報伝達が遅れ、医療体制構築に必要な感染状況の迅速な把握を阻んだ。
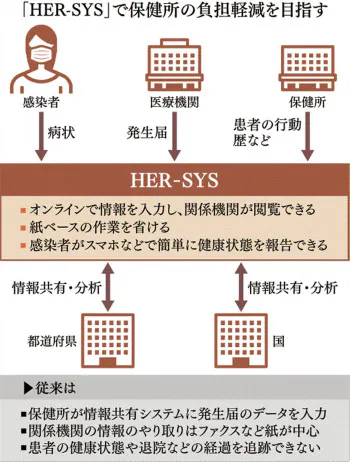
こうした反省から国が新たに導入したのが新システム「HER-SYS(ハーシス)」だ。医療機関や感染者もインターネットで直接入力し、保健所の負担を分散させる。患者の病状や退院などの経過を更新し、各機関がリアルタイムで情報共有する。紙でのやり取りをなくそうとした。
5月に稼働したが、普及が進んでいない。厚生労働省が9月28日に発表した聞き取り調査の結果によると、回答した医療機関の約4割しかハーシスを使っていなかった。東京都内の主要医療機関130カ所での導入は9月時点で約1割。小規模なクリニックだとさらに限定的とみられる。
原因は使い勝手の悪さだ。データの入力項目は最大約120にのぼり、医療機関から「入力が煩雑で時間がかかりすぎるため、現場の負担になっている」と戸惑いの声があがる。医師らは治療や入院準備に追われシステム使用の習熟が進まない。保健所への連絡は「今も使い慣れたファクス」という医療機関は多い。
厚労省調査では6割の自治体で保健所が医療機関の代わりに「ほぼ全て代行入力」しており、保健所の負担減につながらない実態が浮き彫りになった。各地からも「医療機関で入力不備があると、結局電話などで確認が必要」(新潟市保健所)「負担が減った感じはしない」(さいたま市の西田道弘保健所長)といった不満の声が相次ぐ。
厚労省の担当者は「利用しない理由に『紙での届け出に不便を感じない』が上位にあがるなど、システム化のメリットが理解されていない」と話す。同省は約120項目全ての入力を求めているわけではないとして優先的に入力を求める項目を絞り、提示した。
感染状況は「6、7月に比べ直近は落ちついている」(東京都新宿区の担当者)との声が多いが、楽観視できない。日本経済新聞による7月上旬時点の調査では、第1波の保健所対応について約8割の自治体が「限界ぎりぎりで対応できた」と回答。保健所の電話がつながらないなど混乱が続く中で作業した。冬に向け業務の分散化は急務だ。
発熱者はまず保健所などに設置された「帰国者・接触者相談センター」に連絡するのが従来の流れだが、インフルエンザとの同時流行で問い合わせが殺到すれば窓口業務がパンクしかねない。そこで厚労省は保健所を介さず、かかりつけ医などに相談できる体制づくりを急いでいる。さいたま市の西田保健所長は「実現すれば保健所の負担軽減になる」と期待する。
福岡県は帰国者・接触者相談センターの相談対応や、帰国者の健康観察を外部に委託する方向で検討している。「保健所の負担を減らし疫学調査などに注力できるようにする」(県担当者)。埼玉県も相談対応の機能を保健所から切り離し、委託先に集約する予定。東京都墨田区の保健所は縦割り体制を廃し、全体でコロナに対処する。
人手の補充に動く自治体もある。東京都は9月、保健所の積極的疫学調査などを支援するため、看護師などの資格を持つ非常勤職員を緊急募集した。墨田区保健所は機動的に業務ができるように、後方支援を担う専任の保健師を置いた。
■電話、まずかかりつけ医に
厚生労働省は冬の流行期にむけ、入院医療の対象を絞り込む。現在は感染者はすべて入院措置の対象だが、(1)重症者(2)軽症、無症状の人のうち重症化しやすい65歳以上の高齢者(3)基礎疾患(持病)のある人――に限る。
感染症法上の位置づけは「指定感染症」のまま変更しないが、政令などを改正する。軽症や無症状の人は原則ホテルや自宅での療養を徹底してもらう。24日に施行する。
限られた医療資源をよりハイリスクな感染者に集中できるようにするのが狙いだが、都道府県知事の判断で「病床に余裕のあるうちは、軽症者も含め全員入院」といった対応も認める。
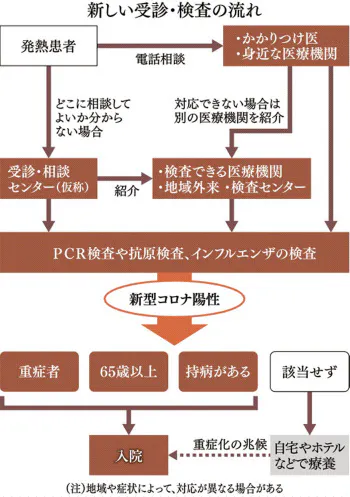
受診や検査の流れも大きく変わる。検査の目詰まりの一因になった「帰国者・接触者相談センター」に連絡してから「帰国者・接触者外来」で検査を受ける仕組みは廃止する。
今後はまず身近な診療所や普段から通うかかりつけ医に電話で相談してから受診、検査する。電話した医療機関で対応できない場合は、別の医療機関を紹介してもらう。
かかりつけ医などを持たず、どこに電話すればよいか分からない人は自治体などが設置する「受診・相談センター(仮称)」に連絡する。国は10月中に体制整備するよう都道府県に要請しており、順次、新しい体制に切り替わる。
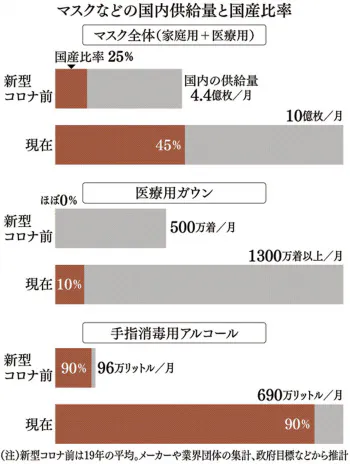
■防護具 国産マスク45%に上昇、高機能品はまだ不足
感染症を防ぐマスクやガウンなどの防護具(PPE)や消毒液は深刻な品薄状態から脱した。メーカーの増産と政府による配布が進み、備蓄も増えつつある。冬に流行が再燃しても不足する可能性は低い。ただし医療現場で使われる高機能マスク「N95」は備蓄の積み増しが必要とされる。
日本衛生材料工業連合会(東京・港)によると、家庭用と医療用を合わせたマスク全体の国内供給量は9月で月約10億枚とみられる。新型コロナ流行前(19年の月平均)に比べて2倍以上だ。内訳は家庭用が6~7割、医療用「サージカルマスク」が3~4割。消費者が店頭で不自由なく買えるようになり、政府による転売規制もなくなった。
一時品薄になったのは中国からの輸入が滞ったため。政府はメーカーに増産を要請し、補助金も整備して国産化を後押しした。ユニ・チャームは通常の3倍の月1億2千万枚を生産し、今後も新設備でさらに増産する。アイリスオーヤマ(仙台市)は従来中国でのみ生産していたが、7月から国内で新ラインを稼働。国内生産を順次月1億5千万枚に引き上げる。
マスク全体の国産比率は25%から45%に上がった。
課題はPCR検査や気管挿管などの際に使われるN95などの高機能マスクだ。供給量は月1000万枚と10倍以上に増え、国産比率は30%から50%以上に高まったもよう。足元の不足感はないが、厚生労働省は感染拡大への備えに21年3月末までに5500万枚を確保する目標を掲げる。ただしN95の製造は米国機関の認証が必要で、国内メーカーは5社ほどしかない。いま以上の増産はすぐには難しく、厚労省は不足分は輸入で上積みする考えだ。
医療従事者が着る医療用ガウンの確保も進む。飛沫などによる感染を防ぐため衣服の上から羽織る、樹脂製で使い捨ての服だ。新型コロナ流行前に国産はほとんどなく、中国などの海外製が使われている。肌に直接触れるマスクと異なり、医療従事者の間で日本製へのこだわりも少なかった。
国内供給量はもともと月500万着程度。それが新型コロナで需要が急増し、政府はガウンの輸入を増やして医療機関に配布する一方、国産化も推し進めた。
三井化学が原料となる不織布を供給。ワールドや東レなどが国内工場で縫製する体制を構築した。これらの国産品や政府調達品を含めると、供給量は月産1300万着以上に拡大。国産比率も10%程度と高まり、不足は解消された。
また手指消毒用アルコールの供給量も増え、9月は19年の月平均比で7倍の約690万リットルに達した。原料の粗留アルコールはほぼ全量輸入。製品そのものは9割以上を国内で生産する事業モデルは変わっていない。原料の調達も安定しており、供給に問題はない。
■対策、インフルにも効果か
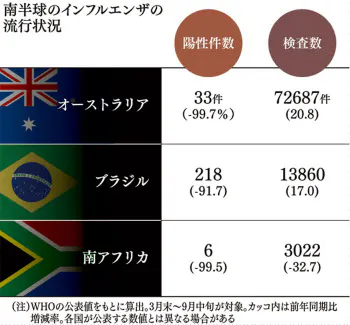
南半球の国々ではインフルエンザの感染者数が激減した。マスクの着用や手洗いなど新型コロナウイルスの対策が功を奏したとみられる。一方、北半球では今冬、新型コロナと同時流行が懸念され、対策を急いでいる。
世界保健機関(WHO)のデータによると、オーストラリアは南半球の流行期である3月30日から9月13日までのインフルエンザの陽性件数は全国で33件で19年の同時期の1万1714件から99.7%減った。ブラジルは91.7%減(218件)、南アフリカは99.5%減の6件だった。
インフルエンザの検査数は昨年より増えた。豪州は21%増の約7万2千件、ブラジルでも17%増の約1万4千件を実施した。南半球の一部の国は北半球の国に比べて少ない傾向はあるが、専門家は感染者が見つからなかったのではなく実際に減ったとみる。
感染者数が減った理由について、米疾病対策センター(CDC)は「新型コロナウイルスのまん延を防ぐために実施された対策で感染が大幅に減少したようだ」とみる。
北半球では今後、本格的なインフルエンザの流行シーズンを迎える。今冬は新型コロナウイルスとの重複感染が懸念される。CDCなどは「ワクチンがこれまで以上に重要になる」と接種を推奨しているほか、日常生活ではソーシャルディスタンス(社会的距離)の確保やエチケットの徹底を呼びかけている。
吉田三輪、福田航大、前村聡、藤井寛子、桜井佑介、亀真奈文、藤田翔、伴和砂、江口剛、大林広樹、福本裕貴、下川真理恵、長谷美幸、原田桂子が担当しました。
https://news.google.com/__i/rss/rd/articles/CBMiPGh0dHBzOi8vd3d3Lm5pa2tlaS5jb20vYXJ0aWNsZS9ER1hNWk82NTAxOTc2MFYxMUMyMEEwTTExMDAwL9IBAA?oc=5
2020-10-15 17:00:00Z
CBMiPGh0dHBzOi8vd3d3Lm5pa2tlaS5jb20vYXJ0aWNsZS9ER1hNWk82NTAxOTc2MFYxMUMyMEEwTTExMDAwL9IBAA

Tidak ada komentar:
Posting Komentar